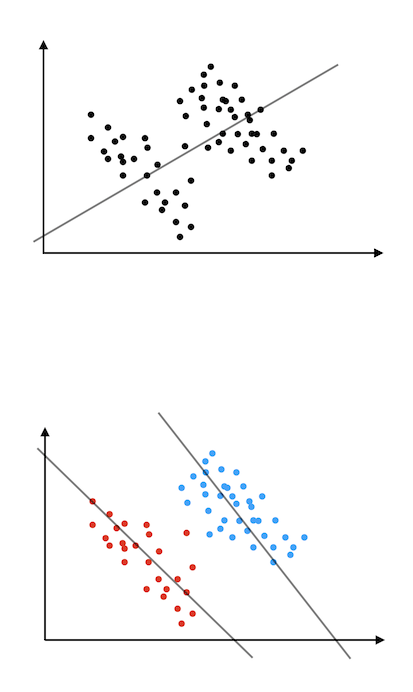
 Je l’avais déjà évoqué sur ce blog parce que Didier Raoult l’avait fait dans une de ses vidéos, le paradoxe de Simpson est un piège statistique qui peut survenir lorsque des données présentent une distribution particulière telle que celle représentée schématiquement à gauche. Généralement, toute recherche de causalité entre deux phénomènes est précédée d’une recherche de corrélation car, si une corrélation n’implique pas un lien de causalité, en revanche une absence de corrélation implique l’absence de relation de cause à effet.
Je l’avais déjà évoqué sur ce blog parce que Didier Raoult l’avait fait dans une de ses vidéos, le paradoxe de Simpson est un piège statistique qui peut survenir lorsque des données présentent une distribution particulière telle que celle représentée schématiquement à gauche. Généralement, toute recherche de causalité entre deux phénomènes est précédée d’une recherche de corrélation car, si une corrélation n’implique pas un lien de causalité, en revanche une absence de corrélation implique l’absence de relation de cause à effet.
Pour ce faire, un des moyens les plus simples consiste à représenter sur un graphe une variable en fonction de l’autre et de constater si le nuage de points formé révèle une corrélation (s’il est allongé suivant une diagonale ascendante ou descendante) ou non. Le cas le plus flagrant étant bien sûr lorsque les points s’alignent parfaitement suivant une courbe (qui peut être une droite). Mais il arrive que le nuage de points présente deux tendances, parfois même opposées, suivant qu’on le considère globalement ou en le décomposant en deux sous-ensembles (illustration de gauche).
Parce que nombre d’arguments sommaires contre les “vaccins” anti-COVID tombent dans ce piège, il est important de l’expliquer – ce qui ne signifie pas qu’il est nécessaire et “scientifique” de se prononcer en faveur de cette vaccination, ni même d’admettre une bonne fois pour toutes son efficacité ou son rapport bénéfice / risque favorable. Comme l’a montré Robert Malone (c’est lui qui a attiré mon attention sur l’article dont je vous propose la traduction ci-dessous), il est tout à fait possible – et même parfaitement logique – de dénoncer avec force les méthodes d’apprenti-sorcier imposées pour (prétendument) lutter contre une pandémie tout en dénonçant parallèlement des arguments faibles voire faux utilisés par certaines critiques.
Voici donc la traduction d’un article de Jeffrey Morris qui, s’il n’aborde qu’un aspect du problème – ce qui est nettement insuffisant pour justifier une vaccination massive de la population – le fait correctement et de façon pédagogique. Avis à ceux qui penseraient que cet article est une invitation à baisser les armes contre une campagne de vaccination “non obligatoire” mais imposée de façon particulièrement vicieuse : ils n’ont rien compris, il s’agit au contraire de laisser tomber les pistolets à bouchon et de préférer l’artillerie lourde. Qui se trouve ailleurs que dans cet article1, certes, mais chaque chose en son temps.
Remarque : la traduction française de SARS-CoV-2 (severe acute respiratory syndrome coronavirus 2) est parfois SRAS-CoV-2 (syndrome respiratoire aigu sévère, coronavirus 2). Mais elle est bancale, une traduction “complète” devant être CoV-2-SRAS (coronavirus 2 d’un syndrome respiratoire aigu sévère), c’est pourquoi j’ai jusqu’à présent gardé le terme anglais dans les articles, et continuerai à le faire.
——— Début de la traduction ———
Une recrudescence du variant Delta, plus contagieux, dans des pays fortement vaccinés, a donné lieu à de nombreuses critiques selon lesquelles les vaccins ne sont pas efficaces contre le variant Delta ou que l’efficacité du vaccin diminue après 4 à 6 mois. Cette situation a alimenté un sentiment anti-vaccin, suggérant que les vaccins ne fonctionnent pas, et a provoqué un grand stress chez les personnes vaccinées qui ne sont pas aussi protégées qu’elles le pensaient.
Dans ce billet, je me concentrerai sur l’efficacité des vaccins2 par rapport à la maladie grave ou l’hospitalisation, qui est le facteur clé pour la santé publique. Je ne traiterai pas ici de l’efficacité des vaccins par rapport à la maladie symptomatique ou asymptomatique [NdT : une maladie sans symptôme est-elle encore une maladie ?] – cela nécessite des nuances que je garderai pour un prochain billet.
Un résultat inquiétant qui a été repris à plusieurs endroits est qu’une forte proportion des patients hospitalisés pour la COVID-19 sont vaccinés. Par exemple, nous pouvons voir à partir des données du gouvernement israélien que près de 60 % de tous les patients actuellement hospitalisés pour la COVID-19 (au 15 août 2021) sont vaccinés (les données téléchargées et les détails se trouvent au bas de cet article). Sur les 515 patients actuellement hospitalisés pour des cas graves en Israël, 301 (58,4 %) d’entre eux étaient entièrement vaccinés, c’est-à-dire qu’ils avaient reçu deux doses du vaccin Pfizer.

À partir de ce type de résultat, j’ai vu des tweets suggérant que les vaccins ne fonctionnent pas ou ont perdu leur efficacité contre les maladies graves, et j’ai vu d’autres articles citer ce type de chiffre comme une preuve supplémentaire de la réduction de l’efficacité des vaccins pour tenter de justifier les rappels de troisième injection.
Cependant, si ces chiffres sont vrais, les citer comme preuve de la faible efficacité des vaccins est erroné et trompeur. Parfois, avec les données d’observation, il y a une confusion de multiples facteurs qui peuvent rendre facile une mauvaise interprétation de simples pourcentages comme celui-ci, et la situation actuelle de la vaccination en Israël est un parfait exemple d’un déluge de facteurs qui mènent à la confusion s’ils ne sont pas analysés soigneusement.
En particulier, les facteurs clés ici qui contribuent à cette confusion sont :
- Le taux de vaccination élevé dans le pays (près de 80 % de tous les plus de 12 ans).
- La disparité des vaccinations en fonction de l’âge, notamment
- La quasi-totalité des personnes âgées sont vaccinées (> 90 % des plus de 50 ans).
- La grande majorité des personnes non vaccinées sont des personnes plus jeunes (> 85 % des personnes non vaccinées ont moins de 50 ans).
- Les personnes âgées sont beaucoup plus susceptibles d’être hospitalisées à cause d’un virus respiratoire que les jeunes (les habitants de plus de 50 ans sont 20 fois plus susceptibles d’être hospitalisés pour des infections graves que les moins de 50 ans, et les plus de 90 ans sont 1 600 fois plus susceptibles d’être hospitalisés pour des infections graves que les 12 à 15 ans).
Après prise en compte des taux de vaccination et stratification par groupes d’âge, ces mêmes données nous permettent de constater que les vaccins conservent une efficacité élevée (85-95 %) par rapport aux maladies graves, ce qui montre qu’en matière de prévention des maladies graves, le vaccin Pfizer reste très performant par rapport au variant Delta, même en Israël, d’où proviennent les données les plus inquiétantes.
Je présenterai les données brutes sous forme de tableaux et je parcourrai ces résultats. Je me concentrerai sur la vaccination complète par rapport à la non-vaccination afin de simplifier la présentation, mais les mêmes données montrent également que la vaccination partielle offre un niveau correct de protection contre les maladies graves (75-85 %).
Ajustement en fonction du taux de vaccination
Il est vrai que près de 60 % des cas graves actifs sont vaccinés, mais une telle analyse basée sur des chiffres bruts peut être trompeuse car elle est fortement influencée par les taux de vaccination.
Lorsque les taux de vaccination sont faibles, l’utilisation de chiffres bruts peut exagérer l’efficacité du vaccin, et lorsque les taux de vaccination sont élevés, l’utilisation de chiffres bruts comme celui-ci peut atténuer l’efficacité du vaccin, la faisant paraître plus faible qu’elle ne l’est en réalité.
Notez qu’une forte proportion (près de 80 %) de tous les israéliens âgés de plus de 12 ans ont été vaccinés.
Pour tenir compte des taux de vaccination, il faut normaliser les chiffres des cas graves dans notre contexte, par exemple en calculant le nombre “pour 100 000 personnes”.

Après cet ajustement, nous constatons que le taux de cas graves est 16,4/5,3 = 3,1 fois plus élevé chez les individus non vaccinés que chez les individus entièrement vaccinés. Cela suggère que les vaccins protègent [partiellement, NdT] contre la maladie grave.
Ici, je définirai l’efficacité par rapport à la maladie grave comme 1 – V/N, où V = taux d’infection [ou taux d’attaque, NdT] pour 100 000 pour les personnes entièrement vaccinées, N = taux d’infection pour 100 000 pour les personnes non vaccinées. Cela représente le pourcentage de réduction du taux d’infection grave dans le groupe vacciné par rapport au groupe non vacciné.
L’efficacité du vaccin par rapport à la maladie grave peut être calculée à partir de ce ratio de la manière suivante :
Efficacité du vaccin par rapport à la maladie grave = 1 – (5,3/16,4) = 0,675 = 67,5 %.
L’interprétation de ce chiffre est que les vaccins préviennent plus de 2/3 des infections graves conduisant à une hospitalisation qui se seraient produites sans vaccination.
Il convient de noter que ce chiffre est considérablement inférieur à l’efficacité de plus de 95 % contre les maladies graves qui avait été annoncée précédemment. Ce chiffre donne l’impression que l’efficacité du vaccin contre les maladies graves a considérablement diminué au fil du temps avec ce variant Delta.
Cependant, ce chiffre est également trompeur en raison de la confusion, mentionnée précédemment, entre l’âge, le statut vaccinal et le risque de maladie, c’est-à-dire que les personnes plus âgées sont plus susceptibles d’être vaccinées et présentent un risque intrinsèquement plus élevé de maladie grave. Nous devons être prudents, comme je vais maintenant l’expliquer.
Déséquilibre des taux de vaccination par âge
Si l’on répartit les données entre les plus jeunes (< 50 ans) et les plus âgés (> 50 ans), on constate une forte disparité des taux de vaccination par âge.

La grande majorité des personnes âgées ( plus de 90 %) ont été vaccinées, alors que seulement 73 % des personnes plus jeunes ont été vaccinées.
Si l’on regarde les choses autrement, on constate que 1 116 834 / 1 302 912 = 85,7 % des personnes non vaccinées sont du groupe des plus jeunes (< 50 ans).
Disparité du risque de maladie grave en fonction de l’âge
Cette disparité de vaccination en fonction de l’âge est importante car il existe également une disparité majeure du risque de maladie grave en fonction de l’âge, les personnes âgées ayant une probabilité intrinsèquement beaucoup plus élevée de maladie grave nécessitant une hospitalisation que les jeunes.
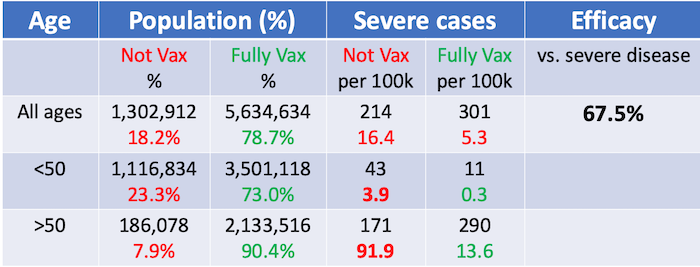
Si l’on considère uniquement la population non vaccinée, on constate que le risque de cas graves est 91,9 / 3,9 = 23,6 fois plus élevé chez les personnes âgées (> 50 ans) que chez les personnes jeunes (< 50 ans).
Chez les personnes entièrement vaccinées, le risque de cas graves est de 13,36 / 0,31 = 42,5 fois plus élevé chez les personnes âgées (> 50 ans) que chez les personnes jeunes (< 50 ans).
Efficacité du vaccin vs. maladie grave par cohorte d’âge
Cependant, puisque nous disposons de données réparties par groupes d’âge, nous pouvons facilement calculer l’efficacité du vaccin par rapport à la maladie grave pour chaque groupe d’âge :
Efficacité du vaccin par rapport à la maladie grave pour les plus jeunes (< 50 ans) = 1 – 0,3 / 3,9 = 91,8 %.
Efficacité du vaccin par rapport à la maladie grave chez les personnes âgées (> 50 ans) = 1 – 13,6 / 90,9 = 85,2 %.
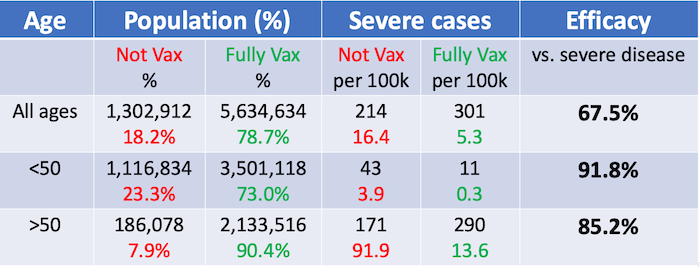
Ces efficacités sont assez élevées et suggèrent que les vaccins font un très bon travail de prévention des maladies graves dans les cohortes jeunes et âgées. Ces niveaux d’efficacité sont bien plus élevés que l’estimation d’efficacité de 67,5 % que nous obtenons si l’analyse n’est pas stratifiée par âge.
Comment peut-il y avoir un tel écart entre les chiffres d’efficacité stratifiés par âge et les chiffres d’efficacité globale ?
Il s’agit d’un exemple du paradoxe de Simpson, un phénomène bien connu dans lequel des résultats trompeurs peuvent parfois être obtenus à partir de données d’observation en présence de facteurs de confusion.
Le paradoxe de Simpson expliqué
Il existe plusieurs explications intéressantes du paradoxe de Simpson en ligne, notamment ici et ici.
Je vais emprunter un graphique à cette dernière référence et en donner une illustration simple :

Supposons que l’axe horizontal représente le dosage d’un médicament particulier et l’axe vertical une mesure de la probabilité de guérison, et que les points rouges correspondent à des personnes âgées et les points bleus à des personnes jeunes.
Sur le graphique de droite, nous constatons que, tant chez les personnes jeunes que chez les personnes âgées, des doses plus élevées indiquent des probabilités de guérison plus faibles, de sorte que le médicament ne fonctionne manifestement pas pour les deux groupes d’âge et qu’il échoue donc lamentablement.
Cependant, si nous ne stratifions pas notre analyse en fonction de l’âge, le graphique de gauche montre une relation positive entre le dosage et la probabilité de récupération, ce qui pourrait conduire à une conclusion erronée selon laquelle le médicament fonctionne, les personnes avec des doses plus élevées ayant des probabilités de récupération plus élevées.
La raison de ce résultat paradoxal est que le dosage et la probabilité de récupération étaient systématiquement plus élevés dans un groupe (celui des plus jeunes) et plus faibles dans l’autre groupe (celui des plus âgés). Cela crée un type spécifique de confusion qui peut produire un tel paradoxe.
Ainsi, si nous ne stratifions pas en fonction du facteur de confusion (l’âge), l’analyse globale donne un résultat manifestement trompeur.
Dans le cas de l’efficacité du vaccin par rapport à la maladie grave, c’est le fait que le statut vaccinal et le risque de maladie grave sont systématiquement plus élevés dans le groupe d’âge le plus élevé qui rend les chiffres de l’efficacité globale trompeurs s’ils sont estimés sans stratification par âge, produisant un résultat paradoxal selon lequel l’efficacité globale (67,5 %) est beaucoup plus faible que l’efficacité pour l’un ou l’autre des groupes d’âge (91,8 % et 85,2 %).
Comme les groupes < 50 ans et > 50 ans sont assez hétérogènes en termes de taux de vaccination et de risque de maladie grave, il est instructif de stratifier par groupes d’âge encore plus fins :

Nous constatons une efficacité assez élevée dans tous les groupes d’âge, le groupe 80-89 ans ayant l’efficacité la plus faible (81,1 %) et tous les autres groupes étant entre 88,7 % et 100 % [NdT : cette efficacité miraculeuse de 100 % n’ayant aucune signification statistique en raison du nombre ridiculement faible de cas sévères jusqu’à 29 ans !].
Nous constatons que les données israéliennes actuelles fournissent des preuves solides que le vaccin Pfizer protège toujours fortement contre la maladie grave, même pour le variant Delta, lorsqu’elles sont analysées correctement en stratifiant par âge. [NdT : contre cette maladie grave, oui ; contre d’autres, éventuellement d’origine vaccinale, c’est un autre problème.]
Conclusion
En conclusion, tant qu’il existe une disparité importante entre les taux de vaccination selon l’âge, les personnes âgées étant plus fortement vaccinées, le fait que les personnes âgées ont un risque intrinsèquement plus élevé d’hospitalisation lorsqu’elles sont infectées par un virus respiratoire signifie qu’il est toujours important de stratifier les résultats selon l’âge ; sinon, l’efficacité globale sera biaisée à la baisse et représentera mal l’efficacité du vaccin pour la prévention des maladies graves (il en va de même pour l’efficacité par rapport au décès).
Plus fondamentalement encore, il est important d’utiliser les taux d’infection et de maladie (pour 100 000, par exemple) et non les chiffres bruts pour comparer les groupes non vaccinés et vaccinés afin d’ajuster la proportion de vaccinés. L’utilisation de chiffres bruts exagère l’efficacité du vaccin lorsque la proportion de vaccinés est faible et atténue l’efficacité du vaccin lorsque, comme en Israël, les proportions de vaccinés sont élevées.
Il ne s’agit pas seulement de faire paraître les vaccins pires qu’ils ne le sont… tout résumé calculant la “proportion d’hospitalisés non vaccinés” qui couvre une période au cours de laquelle la proportion de vaccinés était faible peut être tout aussi trompeur, en particulier s’il y a eu une poussée massive de Covid-19 au cours de cette période. Par exemple, le calcul de la proportion totale de personnes infectées non vaccinées hospitalisés aux États-Unis obtenue en agrégeant sur toute la période 2021 (de janvier à aujourd’hui), une période qui inclut les premiers mois au cours desquels pratiquement tous les habitants des États-Unis n’étaient pas vaccinés, et où il y a eu un pic massif en hiver, sera également trompeur. Ainsi, ces artefacts peuvent être utilisés par certains pour faire paraître les vaccins meilleurs qu’ils ne le sont en réalité, par exemple tout rapport suggérant que 99,9 % des hospitalisations sont dues à des personnes non vaccinées lorsqu’il couvre une longue période comme celle-ci.
L’essentiel est qu’il existe des preuves très solides que les vaccins protègent très efficacement contre les maladies graves [NdT : contre les formes graves de COVID-19, et pour l’instant], même pour le variant Delta, et même dans ces données israéliennes qui, à première vue, semblent suggérer que l’efficacité du vaccin Pfizer pourrait diminuer. Cela apparaît clairement si l’on analyse attentivement les données, et concorde avec tous les autres résultats publiés à ce jour dans d’autres pays.
Bien qu’il ne s’agisse que d’un instantané des infections actuellement actives au 15 août 2021, les principes s’appliquent à d’autres analyses effectuées sur les données israéliennes, ainsi qu’à d’autres.
Maintenant, une mise en garde concernant toute analyse d’efficacité réalisée à partir des données israéliennes est que les personnes précédemment infectées ne sont pas séparées des autres. Remarquez que :
- Israël n’a pas permis aux personnes précédemment infectées d’être vaccinées avant 3 mois de campagne de vaccination (en mars). [NdT : sage précaution qui ne semble pas avoir atteint les décideurs français…]
- Puis il a rendu la vaccination facultative (étant donné qu’il a accordé des passeports d’immunité aux personnes précédemment infectées même si elles n’étaient pas vaccinées) et l’a limitée à une seule injection.
Compte tenu du taux de vaccination élevé, il est plausible qu’une proportion importante de personnes non vaccinées aient été infectées auparavant. Étant donné les preuves accablantes que l’infection antérieure confère une protection immunitaire forte et durable [NdT : Allô, les autorités françaises ?], telles qu’elles ressortent de dizaines d’articles publiés, cela signifie que les personnes non vaccinées ont une forte protection immunitaire (peut-être comparable à celle des personnes vaccinées) [NdT : et probablement bien meilleure encore selon nombre de virologues dont Robert Malone et Geert Vanden Bossche]. Cela contribuerait à atténuer les estimations d’efficacité et pourrait expliquer pourquoi l’efficacité par rapport à la maladie grave n’est pas supérieure à 85-92 %. En outre, cela pourrait faire apparaître l’efficacité de la dose unique comme beaucoup plus élevée que dans d’autres endroits, car elle inclut également les personnes précédemment infectées qui ont finalement été vaccinées. Ce sont d’autres réserves à garder à l’esprit…
Au passage, des rapports antérieurs sur les cas de vaccinés infectés dans les hôpitaux israéliens, lorsque 152 de ces personnes infectées ont été hospitalisées, ont montré que 40 % de ces cas étaient immunodéprimés et que 96 % présentaient des comorbidités, notamment de l’hypertension (71 %), du diabète (48 %), une insuffisance cardiaque congestive (27 %), des maladies rénales et pulmonaires chroniques (24 % chacune), de la démence (19 %) et un cancer (24 %) [NdT : eh oui… on en revient toujours aux fondamentaux de la vraie médecine, celle qui cherche à soigner. Allô, les autorités françaises ?]. À ce moment-là, pratiquement aucune des infections graves par le variant Delta en Israël ne concernait des personnes ne présentant pas de pathologies préexistantes importantes [NdT : rappelons que les CDC aux USA indiquent noir sur blanc que les “morts COVID” sont en réalité pour 95 % des “morts avec COVID” et pour 5 % seulement des “morts de la COVID”].
Des effets similaires pourraient se cacher dans d’autres variables et contextes, par exemple si les personnes qui occupent des emplois particuliers, comme les travailleurs de la santé, ont à la fois (1) des taux de vaccination plus élevés et (2) une plus grande probabilité d’exposition au SARS-CoV-2, alors ce phénomène pourrait également fausser les chiffres globaux d’efficacité par rapport à l’infection si les résultats ne sont pas stratifiés par ces facteurs qui pourraient affecter de manière différentielle la probabilité d’exposition. Ce phénomène est particulièrement important lorsqu’il s’agit d’évaluer si l’efficacité du vaccin par rapport à l’infection diminue avec le temps, étant donné que dans la plupart des pays, le sous-ensemble des jeunes qui ont été vaccinés tôt sont presque tous des travailleurs de santé qui ont également une exposition supérieure au SARS-CoV-2 et donc des probabilités d’infection plus élevées que les personnes plus jeunes vaccinées plus tard qui ne sont pas des travailleurs de santé ou d’autres “personnels essentiels” prioritaires pour une vaccination précoce. De même, on peut s’attendre à ce que les personnes immunodéprimées fassent partie du groupe de vaccination prioritaire le plus précoce, et il est donc possible que l’efficacité réduite chez les personnes vaccinées plus tôt soit en partie due à ces facteurs s’ils ne sont pas pris en compte dans l’analyse.
Avec les données d’observation du monde réel, nous devons toujours réfléchir soigneusement à des facteurs comme ceux-ci lorsque nous essayons d’évaluer l’efficacité du vaccin contre l’infection, la maladie grave ou le décès.
Par conséquent, nous devons nous méfier de toute affirmation qui se contente de rapporter des chiffres bruts ou des chiffres d’efficacité globale sans stratification, et nous devons nous tourner vers des analyses de données minutieuses provenant d’articles publiés qui tiennent compte de ces facteurs en utilisant les méthodes statistiques disponibles pour l’inférence causale, décrites de manière transparente et détaillée, si nous voulons avoir une idée précise de l’effet causal potentiel des vaccins. Bon nombre des articles que j’ai vus publiés en Israël, au Royaume-Uni, au Canada, aux États-Unis et ailleurs ont utilisé une méthodologie rigoureuse pour ajuster ces facteurs, mais ce sont des détails qui doivent toujours être évalués avec soin lorsqu’on essaie d’interpréter les implications d’une étude donnée.
Quelques détails à souligner concernant les données et l’analyse :
Les données utilisées dans ce billet de blog ont été téléchargées à partir du tableau de bord du ministère israélien de la santé. L’encadré à l’extrême gauche, deuxième en partant du haut, comporte une flèche vers le bas sur laquelle on peut cliquer pour obtenir les données des cas graves de covid-19 actuellement actifs, par âge et par statut vaccinal. Ces données ne concernent que les résidents israéliens âgés de 12 ans et plus. Ce sont les données que j’ai téléchargées le 15 août 2021 pour cette illustration et cette analyse. Voici l’ensemble des données telles que je les ai téléchargées (le seul changement est que j’ai utilisé google translate pour obtenir les en-têtes en anglais, car je ne lis pas l’hébreu).
Données israéliennes originales 15 août 2021 (format xlsx, 11 ko)
Étant donné qu’il y avait à la fois des chiffres bruts de cas pour les personnes non vaccinées, partiellement vaccinées et totalement vaccinées, ainsi que des chiffres pour 100 000 habitants, j’ai calculé le nombre de personnes totalement/partiellement/non vaccinées dans chaque groupe d’âge. Je me suis concentré ici sur les infections graves, mais le tableau contient également des chiffres pour le total des infections dans chaque groupe d’âge.
Pour simplifier la présentation, je me suis concentré sur les personnes totalement vaccinées par rapport aux personnes non vaccinées, bien que les données soient également disponibles pour les personnes partiellement vaccinées. J’ai également regroupé les données en groupes “jeunes (< 50)” et “vieux (> 50)” pour simplifier la présentation, mais je présente les estimations d’efficacité pour chaque groupe d’âge à la fin.
Voici l’ensemble de données après l’ajout de ces colonnes et lignes que j’ai utilisé pour les analyses présentées :
Données israéliennes 15 août 2021 (format xlsx, 16 ko)
Par souci de brièveté, j’ai concentré les tableaux sur les vaccinés complets et les non-vaccinés uniquement, et n’ai pas inclus les vaccinés partiels (1 dose Pfizer). C’est pourquoi le total des pourcentages n’atteint pas 100 %, mais si vous prenez 100 % – %non-vacciné – %complètement-vacciné, vous obtenez le pourcentage de partiellement-vaccinés. Par exemple, le pourcentage global est de 100 % – 18,2 % – 78,7 % = 3,5 % de vaccinés partiels.
Au passage, mon tableau original comportait deux erreurs de frappe : 90,9 à la place de 91,9 et 2 170 563 à la place de 2 133 516. Il s’agissait d’erreurs de copier-coller dans Powerpoint, qui n’ont pas affecté les pourcentages, les cas pour 100 000 ou les chiffres d’efficacité. Ils sont tous corrects.
——–— Fin de la traduction —–——
Bien entendu, l’ensemble de la démonstration qui précède suppose implicitement :
- que l’efficacité des “vaccins” se mesure par rapport à… l’absence complète de traitement ;
- que les risques associés à la maladie et eux seuls sont pris en compte (pas ceux liés aux vaccins).
C’est sur ce genre de “détails” qu’il conviendra de revenir. Mais on retiendra pour l’instant l’argumentaire ci-dessus pour juger si la préconisation d’une troisième dose découle à ce jour d’un impératif sanitaire ou financier.
- Indice : une des munitions commence par “iver” et finit par “tine”.
- NdT : la notion d’efficacité d’un vaccin, dont j’ai rappelé ici la définition, désigne la réduction du risque relatif. Il faut garder à l’esprit que lorsque le risque absolu est très faible, même une efficacité très élevée peut n’avoir aucun intérêt…














































































































































Merci pour cet excellent article et cette non moins excellente conclusion. À ne parler que de vaccins, certains ont oublié qu’on parle d’une pneumopathie qui répond favorablement sur la plan clinique à bon nombre de traitements per os vieux de…
Suivez l’argent, et vous aurez tout compris.
Article intéressant mais gare à un élément très important :
Le taux de dépistage des vaccinés est il le même que celui des non vaccinés?
Il y a beaucoup de gens et de médecins qui croyants que le vaccin empêche d’attraper le virus ne teste pas gens! Et les personnes vaccinées se croyant protégées se testent beaucoup moins!
Mon frère médecin a une patiente qui a attrapé le Covid, scanner positif + 2 PCR positives, à l’hôpital comme elle était vaccinée, ils ont décidé que ce n’était pas le covid et donc cet échec vaccinal n’a pas été enregistré.
Ce biais n’est pas éliminé dans toutes les études actuelles sur l’efficacité des vaccins contre les formes graves.
Remarque pertinente : l’abondance de pensée magique sur l’efficacité du vaccin risque en effet de renforcer de biais !
Bonjour M. Roby,Votre article est excellent et présenté de façon instructive.Etant de formation scientifique mais ayant oublié tout le côté technique, je n’ai gardé que la maîtrise partielles des mathématiques.Le commentaire plus haut d’Ulysse m’a suggeré un questionnement auquel je suis incapable de répondre mais qui montre bien les limites des statistiques qui sont tellement appliquées à la médecine actuellement.Les données israéliennes montrent que l’efficacité du vaccin est très bonne pour la population jeune comparée aux plus âgés mais vu que le nombre de cas graves parmi cette population jeune est très faible et que les vaccinés ont, suivant la remarque d’Ulysse, des chances de ne pas être comptés comme cas Covid, cela n’invalide-t-il pas totalement ce pourcentage d’efficacité? Si d’ailleurs la vaccination atteint 95% , plus de groupe témoin.
Vous avez parfaitement raison, et l’un des buts de ces articles est d’ailleurs, outre d’inciter à la rigueur de raisonnement sur l’aspect purement technique qui peut parfois échapper à certains, de rappeler l’importance de l’esprit critique et du bon sens qui eux sont accessibles à tous. Et en effet, il faut à la fois se poser la question de l’utilité de cet acharnement vaccinal sur une population qui n’est pas à risque, et celle de la qualité des données de base qui n’est pas entièrement assurée. Et puis aussi, rappeler que les traitements existent !
En admettant que les chiffres soient exacts (ce qui reste à sujet à caution, vu les colossales pressions sur le personnel médical en faveur du vaccin), ces arguments me semblent peu convaincants.
Par exemple l’auteur nous dit que pour 100.000 personnes on a 16 cas graves chez les non-vaccinés et 5 chez les vaccinés, d’où une efficacité de 2/3 en faveur du vaccin. Il y a là confusion entre données absolues et relatives. On peut comparer par exemple 25% et 75%; mais pas 0,016% (non-vaccinés) et 0,005 % (vaccinés), si on rapporte à l’échantillon total. Tous les statisticiens vous diront qu’une comparaison à ce niveau n’a pas de sens et qu’on est dans les marges d’incertitudes.
Ce que dit surtout l’article, c’est qu’il n’y a PAS de pandémie COVID-19, ou une simple poussée d’une variété un peu forte de grippe, et c’est tout, comme en atteste le fait que dans beaucoup de pays, l’âge moyen de mort COVID est équivalent à l’âge moyen de mort naturelle. Tenter de faire un rapprochement avec la peste noire ou la grippe espagnole n’a aucun sens, car on a affaire à des niveaux sans commune mesure.
Je me suis abstenu de commenter chaque ligne de cet article pour ne pas alourdir la lecture et parce que le paradoxe de Simpson me semblait en être l’élément essentiel, mais vous avez raison d’insister sur la différence entre efficacité absolue et efficacité relative (ce que j’ai fait dans d’autres articles, et ici implicitement en soulignant le peu de cas pour certaines tranches d’âge). En fait on parle généralement d’efficacité (sans autre précision) pour désigner la réduction de risque relatif, l’auteur est donc correct, mais votre remarque me dit qu’un petit rappel n’est pas inutile… je vais donc rajouter une note.
Je suis bien sûr tout à fait d’accord sur l’incroyable communication anxiogène autour de cette épidémie qui n’a en réalité rien de dramatique, mais ça fait partie du plan, comme chacun commence à le comprendre.
bonjour, je suis d’accord avec vous. je suis contre l’utilisation de mauvais raisonnement pour argumenté ma position et mon choix de non vacciné.
Cependant, je suis assez surpris de voir les chiffres de fully vax à 5 634 634 et not vax à 1 302 912 alors que la population totale israélienne est à 9 million ???? démographie sur wikipedia.
le taux total de vaccination du pays est a 64% est plafonne sur le même site de donnée.
si je prends la démographie 2019 il manque 2 202 954 de non vax. ce qui modifie totalement les résultats données ici.
Comme le dit l’auteur à la fin de l’article, il n’a pas tenu compte des personnes partiellement vaccinées, ce qui explique un total inférieur à la population israélienne.
Absolument pas. La difference entre 1 dose et 2 dose est de 500 000. pas à plus de 2 millions. https://datadashboard.health.gov.il/COVID-19/general
C’est mon problème avec les chiffres israéliens il manque une population et j ‘ai pas l’explication.
Les données fournies par l’auteur sous forme de fichier Excel (2ème fichier) indiquent en effet un total d’un peu plus de 7 millions de personnes, mais ces chiffres ne sont pas présents dans le fichier d’origine, il les a calculés à partir des données fournies qui indiquent seulement les nombres de vaccinés, partiellement vaccinés et non vaccinés pour 100 000 personnes.
Il y a donc manifestement des erreurs d’arrondi, d’autant plus grandes que l’effectif est réduit dans les chiffres d’origine : partiellement vaccinés et tranches d’âge élevées surtout (le pire étant les partiellement vaccinés de plus de 90 ans : 7 seulement !). Je pense que c’est là que se situe l’erreur : en extrapolant à partir de données concernant des patients hospitalisés et des chiffres (assez précis : 4 chiffres significatifs pour l plupart) donnés par le gouvernement israélien pour 100 000 personnes, l’auteur a oublié que l’erreur finale est d’autant plus importante que le chiffre initial est petit.
Merci pour avoir levé ce lièvre, qui cependant ne remet pas en cause la démarche, mais rappelle l’importance du bon sens et de l’esprit critique !
PS : en fait c’est peut-être même pire que ça, il va falloir que j’examine son fichier Excel retravaillé plus en détail, je vous tiens au courant mais pas avant ce soir.
Rectificatif : non en réalité, l’explication est tellement évidente qu’elle m’avait échappé : les sommes faites sur les tranches d’âge commencent à partir de 12 ans, toute la population de 0 à 11 ans est ignorée. Donc la catégorie “moins de 50 ans” est en réalité fausse, il faut comprendre “de 12 à 49 ans”.
merci. Apres verification rapide de la pyramide des ages l’explication est pertinente.
Bonjour,
Merci pour cette excellent article.
En regardant le spot propagandiste pro vaccination qui conclu en disant 8/10 hospitalisées ne sont pas vaccinées, j ai tilté.
Toujours se poser les questions : qui (âge, état de santé, sexe etc), où (pays, concentration de population etc), quand (période d observation etc), au final comment ?
Tenir compte des paradoxes de Simpson que j ai découvert avec des statistiques pour le foot. Haha.
Enfin, oui tenir compte du manque de données et des nuances de certains valeurs (relatives, absolues etc).
Cdlmt
Bonjour,
Et merci pour vos encouragements. Si je peux me permettre, vous avez oublié un paramètre très terre-à-terre : tenir compte du fait que Macron & co. mentent comme ils respirent depuis le début.
Ouiiii. Où avais je la tête ?
Haha.
Bonjour,
Merci pour cette analyse.
Je comprends donc, si on néglige les biais potentiels, que le vaccin protège contre les cas graves.
Mais protège-t-il contre le décès ?
Dans les statistiques brutes israéliennes que vous indiquez, il n’y a pas le nombre de décès. Un cas grave vacciné a-t-il plus ou moins de chances de décéder qu’un cas grave non-vacciné?
Car ce qui quand même étonnant, c’est que si on regarde les statistiques de décès (par exemple sur le politologue), on voit que le nombre de dècès en israel est aujourd’hui du même ordre que dans les vagues précédentes, où les gens n’étaient pas vaccinés, et il semble bizarre qu’il s’agissent en majorité des décès de non-vaccinés.
La protection contre le décès devrait être logiquement du même ordre que celle contre les formes graves… à condition bien sûr de ne parler que des décès de la COVID-19, car les décès ne se produisent que chez des personnes souffrant de formes graves. Je ne peux pas en dire beaucoup plus à partir des données elles-mêmes.
Par contre je vous invite, non seulement à faire attention à l’interprétation des données (ce qui était le but de cet article, avec l’exemple du paradoxe de Simpson), mais également à remettre en cause la qualité des données elles-mêmes. Et ceci même en l’absence d’une quelconque volonté de manipulation de celles-ci. Exemple : les CDC aux USA disent explicitement que sont comptabilisées “non vaccinées” toutes les personnes qui, soit n’ont jamais reçu de dose, soit ont reçu la première dose depuis moins de 14 jours. Ce qui peut tout à fait se comprendre sachant que le vaccin n’est pas efficace immédiatement.
Mais sachant, d’une part, que la plupart des décès dus au vaccin ont lieu peu de temps après l’injection, et d’autre part, que les tests PCR sont maintenant bien connus pour donner à volonté des faux positifs si on force un peu sur le nombre de cycles (Ct), peut-on vraiment être sûr qu’il n’y a pas parmi les décédés de COVID non vaccinés, en réalité des décédés de vaccins non covidés ?
Exact. Les tests PCR n ont pas une bonne spécificité lorsqu il y a trop de cycle de reproduction. S améliore t elle si on diminue les cycle ?
La spécificité, si je ne m’abuse, est la capacité d’un test à n’être sensible qu’à ce pour quoi il est conçu (et pas à autre chose, comme un virus de rhume commun). Le nombre de cycles va lui jouer sur la sensibilité (faculté à détecter ce pour quoi il est conçu). A priori je ne pense pas que le nombre de cycles influe sur la spécificité, à moins qu’il existe une sensibilité différentielle selon les virus détectés (c’est-à-dire que la façon dont la sensibilité varie en fonction des cycles est différente selon les virus). Mais je n’ai pas de données précises sur la question ; tout ce que je peux dire c’est que si le nombre de cycles influe sur la spécificité c’est de façon indirecte et secondaire par rapport à son effet sur la sensibilité.
Bonjour,
J avais cru comprendre que trop de répétitions des cycles induisait des faux positifs (trop de matériel génétique dont des virus morts etc).
Or beaucoup de faux positifs font chuter la spécificité.
Vous avez tout à fait raison sur l’augmentation des faux positifs avec le nombre de cycles, c’est d’ailleurs pour cela que l’inventeur de la méthode PCR, Kary Mullis, avait bien précisé qu’il ne s’agissait pas pour lui d’une méthode de diagnostic, puisqu’il est trop facile de lui faire trouver n’importe quoi.
J’entendais spécificité au sens d’aptitude à détecter un virus et pas un autre. Si on inclut dans “un autre” l’absence de virus (ou la présence de bouts de virus incapables de se multiplier) alors évidemment pousser les cycles d’amplification conduit à diminuer la spécificité.
Au final, certains cas asymptomatiques ne doivent pas être de vrais cas…
C est du grand n importe quoi.
De la science de plateau distillée par des commerciaux pardon médecins dont les conflits d intérêts devraient être énoncés avant même qu ils ourent la bouche.